Kaj storiti, če odkrijejo nepravilnosti ploda. Patologije nosečnosti: značilnosti skupnih patoloških stanj
Na žalost imajo celo mladi in zdravi pari možnost, da bi imeli otroke z genetskimi ali telesnimi okvarami. Za njihovo zgodnjo identifikacijo je zagotovljena prenatalna analiza plodove patologije (presejalni pregled).
informacijePresejalni presek je kompleks medicinskih študij, testov in analiz, katerih namen je predhodna identifikacija skupine nosečnic, ki imajo večjo verjetnost za določeno bolezen kot druge.
Kdaj bodo testi opravljeni?
V (10–14 tednih) se izvede kombinirani test, ki vključuje določitev biokemičnih markerjev: β-hCG in PAPP-a - „dvojni test“, na ultrazvoku pa se meri tudi debelina ovratnega prostora (TBP) zarodka.
Če obstaja sum na patologijo v obdobju 15-20 tednov, se opravi druga študija biokemičnih markerjev: α-fetoproteina (ACE), hCG in prostega estriola - "trojni test". Pri razlagi rezultatov in določitvi tveganja plodove kromosomske patologije je nujno upoštevati podatke, pridobljene v prvem trimesečju nosečnosti.
Za potrditev ali zanikanje rezultatov presejanja lahko uporabite diagnostično invazivne metode - horionskopsijo in amniocentezo, hkrati pa pridobite material sadnega izvora, ki omogoča genetske raziskave.
Pri 20-22 tednih nosečnosti ultrazvočni pregled diagnosticira skoraj vse nepravilnosti notranjih organov.
Vzorčenje vzorčnega materiala
Med nosečnostjo ženska prejema snovi, ki jih izloča posteljica ali plod, v krvni obtok. Med biokemično analizo materine krvi, odvzete iz vene, določimo koncentracijo teh snovi (markerjev), ki omogoča presojo poteka nosečnosti in razvoja ploda.
Dešifriranje analiz
Seveda bi se genetik moral ukvarjati z dekodiranjem testov za patologijo ploda. Prav tako pomembno je dejstvo prisotnosti in ocene dejavnikov tveganja (materina starost nad 35 let, tesna zakonska zveza, prisotnost otrok s kromosomskimi nepravilnostmi, nepravilnosti pri rezultatih ultrazvoka, jemanje zdravil, ki so med nosečnostjo prepovedana itd.). Omenimo lahko le, da se razmerje med koncentracijo preučenih biokemičnih markerjev v krvi razlikuje. Na primer, v prvem trimesečju nosečnosti z Downovim sindromom (trisomija na 21. kromosomu) se koncentracija PAPP-a znatno zmanjša, β-hCG pa se poveča v primerjavi z normalnimi vrednostmi za to obdobje.
Bi morali zaupati analizi?
Kombinirani presejalni pregledi v prvem trimesečju nosečnosti razkrijejo do 90% plodov s kromosomsko patologijo in imajo približno 6% lažno pozitivnih rezultatov. Učinkovitost "trojnega testa" skoraj sovpada s kombiniranim testom 85-90% s 5% lažno pozitivnimi rezultati.
dodatnoVredno je vedeti, da biokemijski krvni test za patologijo ploda le določa verjetnost kromosomske patologije. S spremenjenimi kazalniki je treba izvesti globlje študije (horionska biopsija ali amniocenteza).
Če med rezultati testiranja in diagnostičnimi metodami obstaja neskladje, je najbolje, da vse še enkrat preverite. Tako na primer, če ultrazvočni pregled ni odkril nepravilnosti in se je analiza izkazala za pozitivno, potem je to lahko enakih 5-6% napačno pozitivnih primerov ali kljub temu nepravilno narejen ultrazvočni pregled.
Kaj storiti pri prepoznavanju patologije?
Pri potrditvi prisotnosti nepravilnosti ploda, ki niso združljive z življenjem, zdravniki priporočajo prekinitev nosečnosti. V drugih primerih - končna odločitev bo vaša!
V sodobnem svetu je raven medicinske tehnologije dosegla ogromne višine - zdaj večina odkritih intrauterinih patologij opravi korekcijo, na primer, nekatere zapletene srčne napake s kirurškimi posegi se odpravijo v prvih dneh po rojstvu otroka. Žal se medicina še ni naučila, kako popraviti gensko patologijo pri otroku.
Kaj storiti, če se otrok sumi in / ali mu je diagnosticirana patologija - materino srce vam bo povedalo! Prave odločitve za vas in zdrave otroke!
Na žalost po podatkih medicinske statistike približno 5% zdravih staršev tvega, da bi imeli otroke z motnjami v duševnem ali telesnem razvoju. Ali je mogoče vnaprej vedeti za patologije ploda? Ali je diagnoza "plodove patologije" vedno stavek za nerojenega otroka?
Na katerih stopnjah nosečnosti lahko izvem o patologiji ploda?
Preiskave krvi se opravijo:
- v 11-13 tednih - "dvojni test". Analizira dva beljakovinska kazalca krvi, s pomočjo katerih lahko presodimo tveganje za pojav pri otroku takih kromosomskih motenj, kot sta Downov sindrom in Edwardsov sindrom.
- pri 14-15 tednih - "Trojni test". On lahko poleg zgoraj omenjenih sindromov napoveduje tudi prisotnost okvar živčne cevi.
Pri izračunu tveganja za patologije MORAJO upoštevati: večplodno nosečnost, IVF, težo ženske, sladkorno bolezen, prisotnost prehladov v času analize, kajenje. Vsi ti dejavniki lahko zelo precenijo kazalnike tveganja.
Presejalne študije samo določajo PROBABILNOST pojava kromosomskih nepravilnosti! S pozitivnimi kazalniki je potreben dodaten pregled: ultrazvok, horionska biopsija, amiocenteza, kordocenteza.
Ultrazvok v 11-14 tednih gestacije lahko razkrije očitne patologije razvoja in nekatere spremembe, ki kažejo na kromosomske nepravilnosti ploda.
Ultrazvok pri 20-22 tednih diagnosticira nepravilnosti notranjih organov.
Pozor! Če ultrazvočni pregled pokaže nepravilnosti, je treba dvakrat preveriti diagnozo pri 2-3 zdravnikih, da se izognemo napakam!
Horionska biopsija - analiza placentnih celic. Izvedeno pri 8-12 tednih. Amniocenteza je citogenetska analiza amnijske tekočine. Drži se pri 16-24 tednih. Najvarnejše invazivne raziskovalne metode. Tveganje za zaplete po njem ne presega 1%. Kordocenteza je punkcija popkovine ploda. Izvaja se pri 22-25 tednih.
Če otrok s patologijo
Zdravniki priporočajo splav ali povzročijo prezgodnji porod le, če patologija ploda ni združljiva z življenjem. Večina patologij ne zahteva prekinitve nosečnosti. Raven sodobne medicine vam omogoča, da "popravite" številne malformacije po rojstvu otroka.
Če ugotovite, da ima otrok patologijo, združljivo z življenjem, poskusite zbrati čim več informacij o naravi motenj in o tem, katere zdravstvene ustanove vam lahko pomagajo. Na primer, zdaj je mogoče hitro odpraviti celo zapletene prirojene srčne napake v nekaj dneh po rojstvu otroka. Po operaciji dojenčki rastejo in se razvijajo enako kot njihovi zdravi vrstniki. Nekatere telesne motnje lahko minejo, ko otrok raste, nekatere pa zahtevajo zdravljenje ali operativni poseg. Torej vedno obstaja upanje!
Vsak bodoča mati skrbi za zdravje svojega otroka. Ali je mogoče v zgodnjih fazah nosečnosti ugotoviti, ali je z njim vse v redu? Sodobna medicina na to vprašanje odgovori pozitivno. Na voljo so vam porodničarji-ginekologi in genetiki številnih diagnostičnih metod, ki omogočajo presojo o prisotnosti nepravilnosti, ko je dojenček v maternici. Možnosti za natančnost povečujejo izboljšave ultrazvočne tehnologije in laboratorijska diagnostika. In v zadnjih letih se vedno bolj uporablja tako imenovani trojni test. Ta metoda vključuje proučevanje markerjev malformacij in genetske patologije ploda: alfa-fetoproteina (AFP), človeškega korionskega gonadotropina (hCG) in estriola (E3).
Elena Kulyn
Akušer-ginekolog, zdravnik najvišje kategorije, medicinski center "Euromed"
PREGLED PREGLEDOVANJA - PRESKUS TRIPLE
AFP je glavni sestavni del tekočega dela krvi (seruma) ploda v razvoju. Te beljakovine proizvajajo rumenjak in ploda jeter, gre v amnijska tekočina z urinom vstopi v materino kri skozi posteljico in absorbira plodove membrane. S pregledom krvi iz vene matere lahko presodimo, koliko alfa-fetoproteina proizvaja in izloča plod. AFP najdemo v krvi matere od 5. do 6. tedna nosečnosti. Količina AFP v materini krvi se spremeni z večjim sproščanjem te komponente. Torej, z zaprtjem katerega koli oddelka nevronske cevi se večja količina otroškega seruma vlije v amnijsko votlino in vstopi v materino kri.
Povišane vrednosti AFP se odkrijejo v materini krvi:
- z napakami v zaraščanju živčne cevi - kila hrbtenjače ali možganov;
- s pomanjkanjem zaraščanja zadnje trebušne stene, kadar njegove mišice in koža ne pokrivajo notranjih organov, črevesje in drugi organi pa so zaprti s tankim filmom podaljšane popkovine (gastroschisis);
- z nepravilnostmi ledvic;
- z okužbo dvanajstnika.
Moram reči, da je za diagnozo pomembno povečanje števila AFP za 2,5 ali večkrat v primerjavi s povprečjem za to obdobje nosečnosti. Tako se na primer z anencefalijo (odsotnost možganov) raven AFP dvigne za približno 7-krat.
Toda sprememba ravni AFP ne kaže nujno na nobeno patologijo ploda. Opazimo jo lahko tudi v pogojih, kot je grožnja prekinitve nosečnosti s placentno insuficienco, kadar je moten pretok krvi med posteljico in plodom, pa tudi pri večplodni nosečnosti, med katero ta protein tvori več plodov.
V 30% primerov kromosomskih nepravilnosti, ko ima plod dodatne kromosome v enem ali drugem paru, kar vodi v nastanek več nepravilnosti (sindromi Down, Edwards, Shereshevsky-Turner), se nivo AFP zmanjša.
HCG je protein, ki ga proizvajajo korionske celice (horion je del zarodka, iz katerega se pozneje oblikuje posteljica). Ta protein se odkrije v telesu ženske 10-12 dni po oploditvi. Prav njegova prisotnost omogoča potrditev začetka nosečnosti s pomočjo testa doma. Reakcija, ki se pojavi na testnem traku, je kvalitativna, to pomeni, da kaže na prisotnost ali odsotnost hCG. Kvantitativno določanje hCG vam omogoča, da presodite potek nosečnosti: na primer z zunajmaternično ali ne razvijajočo se nosečnostjo stopnja povečanja hCG ni normalna. V začetku drugega trimesečja se raven korionskega gonadotropina uporablja kot eden od diagnostičnih znakov malformacij in kromosomske patologije ploda.
Raven hCG v krvi nosečnice z Downovim sindromom običajno narašča, s Edwardsovim sindromom (bolezen, za katero so značilne številne nepravilnosti notranjih organov in duševna zaostalost) pa se zniža.
E3. Proizvodnja estriola se začne v jetrih ploda in konča v posteljici. Tako pri "proizvodnji" te snovi sodelujeta tako plod kot posteljica. Po koncentraciji E3 v krvnem serumu nosečnice je mogoče presoditi stanje ploda. Običajno se raven estriola med nosečnostjo poveča.
KDAJ, KOLIKO IN KAKO narediti TIPKOVNI PRESKUS
Trojni test se opravi pri gestacijski starosti od 15 do 20 tednov. Trenutno so kazalci označevalcev genetske patologije najbolj standardizirani, torej enaki za vse ženske, pri katerih nosečnost poteka normalno. V mnogih zdravstvenih ustanovah se testirajo AFP in hCG (dvojni test) ali samo AFP. Poudariti želim, da se ob pregledu katere koli sestavine trojnega testa diagnostični pomen študije zmanjšuje, saj odstopanje od norme le enega od kazalcev ne more zanesljivo navesti patologije ploda. Na splošno je diagnostična vrednost trojnega testa do 90% za odkrivanje malformacij živčnega sistema, 60-70% za odkrivanje kromosomskih bolezni.
Trenutno je presejanje za markerje genske patologije obvezno za vse nosečnice, žal pa oprema navadnih državnih zdravstvenih ustanov (predporodne ambulante) v večini primerov omogoča pregled samo ene ali dveh komponent trojnega testa. Če odkrijejo nepravilnosti, bolnika napotijo \u200b\u200bna genetiko na nadaljnji pregled.
Obstaja skupina nosečnic, ki ji predpišejo genetsko svetovanje ne glede na rezultate testov: to je tako imenovana skupina tveganj, v kateri je verjetnost otrok s prirojenimi malformacijami in kromosomsko patologijo večja kot pri celotni populaciji.
Dejavniki tveganja vključujejo:
- ženska, starejša od 35 let
- primeri kromosomskih bolezni v družini,
- rojstvo prejšnjih otrok z motnjami v razvoju,
- izpostavljenost enega od zakoncev,
- jemanje citostatikov ali antiepileptikov,
- običajni splav
- določitev znakov patologije ploda z ultrazvokom.
Če ugotovimo odstopanja, je treba analizo ponoviti; če se kazalci še naprej nagibajo ali povečujejo, se izvajajo dodatne študije. Bolje je, da test opravite na začetku določenega obdobja, tj. ob 15-16 tednih, da lahko po potrebi ponovimo pregled in potrdimo ali ovržemo določene predpostavke.
Zlasti zaskrbljujoče je zmanjšanje AFP v kombinaciji s stalnim zvišanjem ravni CG. Ta kombinacija omogoča sum na prisotnost Downovega sindroma. Toda le v 60% primerov imajo ženske, ki rodijo plod z Downovim sindromom, patološke kazalnike trojnega testa; v 40% primerov so laboratorijski odkloni odsotni.
Poudariti je treba, da je preučevanje markerjev genetske patologije presejalni pregled, torej da se pri vseh nosečnicah opravi prepoznavanje rizične skupine (z drugimi besedami, morda ne sumite, da ste to analizo vzeli kot del splošnega pregleda nosečnosti).
Bolniki iz rizične skupine opravijo podrobnejšo diagnozo plodnih malformacij, kromosomske patologije: v sklopu medicinskega genetskega svetovanja jim predpišejo dodatni ultrazvočni pregled, ponudijo metode invazivne (s prodiranjem v amnijsko votlino) diagnostiko. Najbolj zanesljiv način za postavitev diagnoze je preučevanje kromosomskega nabora celic ploda. Za pridobitev celic ploda se prednja trebušna stena prebije s tanko iglo, vzame se amniotska tekočina, ki vsebuje plodove celice (amniocenteza) ali popkovnično kri ploda (kordocenteza). Pri izvajanju invazivnih diagnostičnih metod se tveganje za izgubo ploda znatno poveča; poleg tega, tako kot pri vsakem kirurškem posegu, obstaja tudi nevarnost okužbe. Zato so invazivne tehnike kontraindicirane v primeru ogroženega splava in pri akutnih nalezljivih boleznih.
Glede na časovne okvire, v katerih je običajno opraviti trojni test, se včasih zastavlja vprašanje ustreznosti te analize, saj so pogoji medicinskega splava omejeni na 12. teden. V zvezi s tem je treba spomniti, da vsaka ženska, ki nosi otroka v srcu otroka, v tej ali drugi fazi nosečnosti, dvomi o uporabnosti nerojenega otroka. Trojni test vam bo pomagal odgnati neprijetne misli in če se odkrijejo spremembe označevalcev genske patologije ploda, bodo pravočasno opravljeni dodatni pregledi. Ob potrditvi neprijetnih domnev bo mogoče prekiniti nosečnost ali se vsaj pripraviti na dejstvo, da bo dojenček takoj po rojstvu morda potreboval kirurški poseg za odpravo ugotovljenih napak. Hkrati ne pozabite, da ima zdravnik pravico ponuditi eno ali drugo različico nosečnosti, končno odločitev pa v vsakem primeru sprejme družina.
Oznake:Nosečnost je obdobje povečanega stresa na ženskem telesu. Vsi ne pristopijo k temu zavestno in se ukvarjajo z načrtovanjem in pripravami. Zdravstveno stanje pred spočetjem vpliva na nadaljnjo brejost. Različne motnje lahko povzročijo nosečnostno patologijo in motijo \u200b\u200bnjen običajni potek.
Pričakovana mati je odgovorna za svoje stanje in zdravje otroka. Kršitve v materinem telesu lahko vplivajo na razvoj ploda, nastanek posteljice in vzdrževanje napredovanja nosečnosti.
Razloge, zakaj se razvije patološka nosečnost, lahko pogojno razdelimo na več skupin:
- Bolezni notranjih organov, ki so bile pred spočetjem.
- Akutni somatski in nalezljive bolezniki se razvijejo med porodom otroka.
- Slabe navade pri bodoči materi.
- Uporaba nekaterih zdravil.
- Genetska nagnjenost
- Vplivi okolja, škodljivi delovni pogoji.
Pogosto obstaja kombinacija več dejavnikov. Toda zagotovo reči, kaj je privedlo do razvoja patologij, ni vedno mogoče.
Glavni simptomi
Včasih je težko sumiti na razvoj patologije med nosečnostjo. Dojenje otroka spremljajo hormonske spremembe, sprememba delovanja vseh sistemov. Zato se fiziološki procesi, ki se pojavijo v nosečnem telesu, pogosto jemljejo kot kršitev.
Da ne boste zamudili patoloških simptomov med nosečnostjo, morate prisluhniti svojemu telesu in obvestiti zdravnika o vseh spremembah. In odločil se bo, kako resno je to.
Simptomi patologije med nosečnostjo so lahko sprememba narave izpusta:
- videz neprijetnega vonja;
- krvavi v kateri koli fazi nosečnosti;
- tekoče in prozorno v tretjem trimesečju;
- nečistoče rumenega gnoja;
- beli izcedek, ki spominja na skuto.
Spremembe počutja so povezane tudi s patologijo nosečnosti. Rahla omotica, še posebej pri spremembi položaja telesa, slabost lahko moti mlado mamo. Toda stalen občutek vrtenja predmetov, nestabilnost hoje, utripajoče muhe pred očmi, glavobol je znak motenega krvnega obtoka v možganih.
Nosečnice pogosto čutijo bolečine različne lokalizacije. Pojavi se po dolgem sprehodu v spodnjem delu hrbta in nog, po dolgem stojanju. V kasnejših fazah krčne bolečine v spodnjem delu trebuha kažejo, da se maternica postopoma pripravlja. Če poiščite nujno medicinsko pomoč akutna bolečina v želodcu, ne glede na izraz. Še posebej nevarna je njegova kombinacija s tahikardijo, hladnim znojem, omotico in.
Še posebej skriti je zaskrbljujoč simptom, ki ga spremlja močan nabor odvečne teže. Na koncu dneva lahko noge nabreknejo v zadnjih fazah, po počitku naj bi to stanje minilo. Če oteklina po nočnem spanju ostane, morate vsekakor obvestiti zdravnika.
Alarmantni znak patološke nosečnosti je sprememba aktivnosti ploda. Če otrok zmrzne ali, nasprotno, pritiska preveč aktivno, potem je to dokaz njegovega materničnega trpljenja.
Kako dolgo se tveganje poveča?
V obdobju razvoja ploda obstajajo časovni intervali, ki so kritični. Vpliv patogenih dejavnikov lahko privede do smrti zarodka, kršitve tvorbe notranjih organov. Prvo tako kritično obdobje se šteje za prva 2 tedna razvoja. Če pride do poškodbe zarodka, potem v večini primerov umre, pride do spontanega splava.
Drugo kritično obdobje je obdobje od 4 do 12 tednov razvoja. To je obdobje, v katerem se oblikujejo notranji organi. Izpostavljenost patološkim dejavnikom vodi do hudih nepravilnosti.
Tretje kritično obdobje traja od 12 tednov do rojstva. Glavni organi še naprej dozorijo, pride do njihove majhne diferenciacije. Razvoj možganov, zob, spolovil in pljuč ni popoln. V njih se lahko tvorijo bruto poroki. Preostali organi so pod vplivom vnetnih reakcij podvrženi sekundarnim malformacijam.
Pogoste patologije nosečnosti
Če ženska načrtuje zanositev, potem je nekaj mesecev pred pričakovanim datumom priporočljivo opraviti pregled in zdraviti nalezljive in somatske bolezni, da bi dosegli stabilno remisijo kroničnih bolezni. To bo zmanjšalo možnosti za različne zaplete.
Toksikoza in gestoza

Za prvo trimesečje nosečnosti je značilen razvoj. To stanje se kaže s slabostjo različnih intenzivnosti in bruhanjem. Z blago stopnjo se napadi pojavijo zjutraj, na prazen želodec. Čez dan se lahko večkrat pojavi bruhanje.
Huda stopnja toksikoze krši splošno stanje nosečnice, obstaja tahikardija, padec krvnega tlaka. Bruhanje je lahko do 10-15 krat na dan. Nekateri imajo rumenost sklere oči, zmanjšano izločanje urina in zastajanje blata. Takšne ženske je treba zdraviti v bolnišnici.
Nepravilna predstavitev ploda
V prvem in drugem trimesečju položaj ploda ni pomemben. Do rojstva mora sprejeti okcipitalno predstavitev - to pomeni, da dojenček leži glavo navzdol, zadnji del glave pa je točka, ki se bo med porodom premikala naprej. Sprememba položaja ploda vodi v kršitev biomehanizma poroda.
Včasih dojenček ob porodu ostane. To pomeni, da se bodo noge in zadnjica prve premikale po rojstnem kanalu. Tak porod lahko traja dlje, ker običajno glava široko razširi tkiva, zadnji del telesa pa lahko neovirano prehaja.
Najtežja patološka drža je glava ekstenzorjev, pri kateri otrok vrže glavo nazaj, najprej se rodi brada. Prečni položaj se popravi z obračanjem ploda na nogo pred porodom.
Placenta previa
Običajno se posteljica pritrdi na steno maternice v njenem zadnjem, prednjem ali spodnjem delu. O njeni predstavitvi pravijo, ko je plodovo mesto v spodnjem delu maternice in prekriva notranji žrelo. Ta ureditev onemogoča naraven proces na naraven način: ko se vrat odpre v prvi fazi poroda zaradi napetosti tkiv, se bo posteljica ločila od sten, začelo se bo obsežno krvavitev, ki se bo končala z odvajanjem in smrtjo ploda.
Skozi celotno nosečnost grozi krvavitev tudi v času pregleda na ginekološkem stolu. Zato ženske z diagnosticirano patologijo potrebujejo povečano pozornost in hospitalizacijo zaradi opazitve pik iz genitalnega trakta.
Vzrok nepravilne pritrditve posteljice so lahko nepravilnosti v strukturi maternice, prisotnost miomatskih vozlišč, endometritis. Včasih vzrok patologije ostane neznan. Dobavo s polnim predponom posteljice je možno le s.
Eklampsija
Huda gestoza lahko preide v ekstremno stanje. Patologija se lahko razvije med nosečnostjo, porodom in v zgodnjem poporodnem obdobju.
Krči se pridružijo simptomom hude gestoze, trajanje napadov je 1-2 minute. Po tem pride do okrevanja zavesti, vendar se ženska ničesar ne spomni, počuti se izredno utrujena, pritožuje se nad glavobolom. Drug izhod iz napada je lahko koma.
Slaba prognoza je povezana z naslednjimi stanji:
- možganski edem;
- možganska krvavitev;
- ostro zvišanje temperature;
- tahikardija;
- rumenost kože;
- nekoordinirani gibi zrkel;
- zmanjšano izločanje urina.
Zdravljenje poteka skupaj z reanimativci na oddelku intenzivne nege. Njegova glavna področja so lajšanje in preprečevanje napadov, obnova funkcije vitalnih notranjih organov. V 2-3 urah izvedite zgodnjo dostavo carski rez: eklampsija je patologija, ki jo povzroča nosečnost, zato je porod edino pravo etiološko zdravljenje.
Hipertoničnost maternice
Visoka raven progesterona pri nosečnici preprečuje zvišanje materničnega tonusa. Krčenje mišic kadarkoli lahko privede do spontanega splava. V zgodnjih fazah je nevarno, spremlja ga vazospazem, otrok pa ne prejema krvi bogate s kisikom in hranilnih snovi. To vodi do zamude pri razvoju ploda.
V kasnejših fazah je pomembno, da hipertoničnosti ne zamenjujemo s treningi borb. Za patologijo so značilni naslednji simptomi:
- bolečina v spodnjem delu trebuha, občutek napetosti;
- sprememba oblike trebuha;
- maternica postane zelo trda na dotik.
Ekstragenitalna patologija
Katere so patologije, ki lahko vplivajo na potek nosečnosti? Vsaka bolezen notranjih organov lahko privede do nastanka zapletov:
- bolezni prebavnega trakta motijo \u200b\u200babsorpcijo železa, kar povzroča anemijo;
- hipertenzija, preden nosečnost poslabša njeno stopnjo, lahko privede do gestoze, bolezni ledvic;
- potek sladkorne bolezni se poslabša, lahko privede tudi do razvoja gestoze, prirojene sladkorne bolezni pri otroku;
- hipotiroidizem moti normalno napredovanje nosečnosti, ustvarja grožnjo prekinitve.
![]()
Nalezljive bolezni, ne glede na lokalizacijo, lahko privedejo do intrauterine okužbe ploda. Pomembne so tako akutne bolezni (akutne respiratorne virusne okužbe, pljučnica, bolezni genitourinarnega sistema) kot kronične (bronhitis, karies, cistitis, sinusitis itd.). Okužba z rdečkami, toksoplazmozo, citomegalovirusom v prvem trimesečju nosečnosti vodi do hudih nepravilnosti, pogosto nezdružljivih z življenjem.
Patologija ploda
Stanje otroka je neposredno odvisno od poteka nosečnosti in zdravja matere. Ni mogoče vedno preprečiti razvoja patoloških stanj. Prirojene anomalije, genetskih motenj ni mogoče odpraviti, pogosto se dedujejo. Nekateri prirojeni sindromi so posledica staranja materinega telesa in izpostavljenosti škodljivim dejavnikom. Na primer, s starostjo se tveganje za rojstvo otroka izrazito poveča.
Včasih so bodoči starši nosilci recesivnega (spečega) gena prirojenega sindroma. Ko se pri enem otroku združijo dva recesivna simptoma, se pojavijo klinični znaki dedne patologije.
Nekatere malformacije zahtevajo kirurško zdravljenje prvih nekaj dni po rojstvu. Na primer, atrezija ali fuzija anusa, nepopolni požiralnik, ki se ne poveže s želodcem, kršitev tvorbe sečnice.
Nerazširitev zgornje ustnice in razcepno mehko nebo delujeta večkrat po porodu v več fazah.
Sile bodoče matere, da preprečijo razvoj intrauterine okužbe pri otroku. Če želite to narediti, se morate sami izogniti okužbi in pravočasno zdraviti obstoječe bolezni.
Preprečevanje
Med nosečnostjo lahko preprečite razvoj patologije, če načrtujete njen začetek. Zakonca se lahko pregledata glede okužb, če ju najdejo, ju je mogoče zdraviti.
Mnoge kronične bolezni že dolgo niso kontraindikacija za gestacijo. Vendar jih je treba nadzorovati, voditi življenjski slog, ki ne bo omogočil poslabšanja bolezni.
Zdrav življenjski slog in pravilna prehrana nosečnice prispevata k preprečevanju patologij med gestacijo. V tem obdobju življenja se ne morete mučiti z dietami. Prehrana mora biti uravnotežena, vsebovati zadostno količino vitaminov, mineralov in hranil.
Ni zaman, da nosečnice ob registraciji opravijo večstopenjski pregled. To je način za določitev začetne stopnje zdravja, da se predvidi možnost nastanka patologij. Po takšnem pregledu, ob upoštevanju prisotnosti in poteka prejšnjih nosečnosti, življenjskega sloga ženske, lahko zdravnik določi skupino tveganja za razvoj zapletov. To je potrebno za pravočasno preprečevanje napredovanja neugodnih razmer.
Koristni video o materničnem tonu med nosečnostjo
Všeč mi je!
Nosečnost je vesel in dolgo pričakovan dogodek. Ko je bila nosečnost načrtovana, ženska doživi veliko sreče, hkrati pa nastanejo izkušnje na račun otrokovega razvoja. Tudi zdravi mladi pari niso imuni pred otrokovim nenormalnim razvojem med nosečnostjo. Trenutno medicina ponuja prepoznavanje prirojenih nepravilnosti ploda v zgodnji nosečnosti.
Verjetnost genetskih in fizičnih patologij pri otroku v maternici je mogoče določiti že v prvih treh mesecih z odvzemom krvnega testa za nepravilnosti ploda. Celovit pregled ali prenatalni presek - vključuje teste, analize in druge diagnostične metode za verjetnost genetskih, kromosomskih ali fizioloških motenj ploda.
Kaj vam bo povedal krvni test za deformiteto ploda, koliko časa je mogoče prepoznati patologije v razvoju - najpogosteje zastavljena vprašanja na posvetih. Prva analiza za prisotnost patologije ploda pri materi ali presejalni test je že izvedena v 10-14 tednih prvega trimesečja nosečnosti.
Presejalni test v prvem trimesečju nosečnosti temelji na študiji markerjev in seruma, ki jih je mogoče določiti v tem obdobju in sta pomembna pri oceni tveganja za plodove kromosomske mutacije. Test na deformacijo ploda med nosečnostjo daje le verjetno oceno, natančnejše informacije, če bodo potrebne, bodo dale dodatne preglede. Tudi potekala ultrazvočni pregled (Ultrazvok), da lahko v 10-14 tednih nosečnosti razkrije kromosomsko nepravilnost - Downov sindrom.
Ko se v plodu pojavijo znaki nepravilnosti, je treba mater ponovno pregledati v 15–20 tednih gestacije drugega trimesečja.
Te rezultate ocenite le celovito, kar omogoča natančnejše določanje verjetnosti odstopanj od norme. Če se za potrditev odkrije visoko tveganje za nepravilnosti, se opravi dodatna invazivna diagnoza:
- horionskapsija - analiza celic posteljice, saj imajo iste informacije o genu kot plod;
- amniocenteza - študija amnijske tekočine;
- kordocenteza - se izvaja ne prej kot 18 tednov nosečnosti.
Takšne raziskovalne metode skupaj z ultrazvokom kažejo popolno sliko verjetnih patologij ploda ali odsotnosti tveganja za nenormalni razvoj otroka.
Ker so ti testi zelo občutljivi in \u200b\u200blahko dajo napačne informacije zaradi napačnega prsta oz. Plod in posteljica izločajo snovi, vstopijo v kri nosečnice. Te snovi se pregledajo glede nepravilnosti.
Za biokemijo se uporablja samo venska kri. Potrebno je redno spremljati, da se v primeru odkritja nepravilnosti začne zdravljenje pravočasno, da se preprečijo negativne posledice.
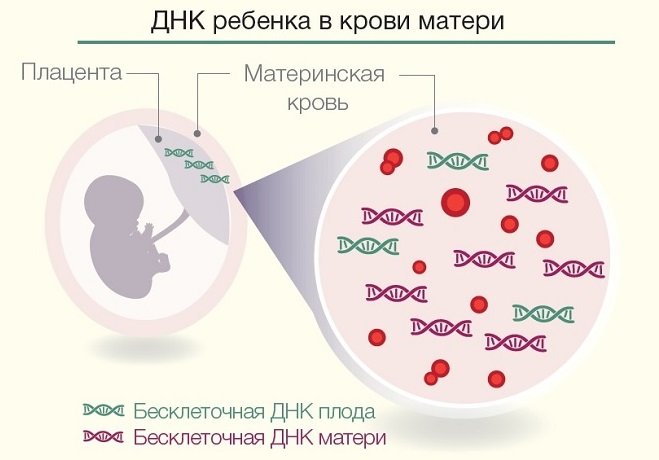
Dešifriranje
Ko se pojavijo vprašanja o rezultatih genetskih sprememb v analizi, se posvetujte z zdravnikom - genetikom. Genetik obravnava genetske bolezni, njihovo odkrivanje, opazovanje in zdravljenje ali preprečevanje. Če obstaja razlog za domnevo, da je genetska nepravilnost v razvoju ploda mogoča, obstajajo dejavniki, ki prispevajo k takšnim nepravilnostim ali pa so rezultati testov zaskrbljujoči, potreben je genetski posvet. grdota bo pomagala pravilno oceniti verjetnost genetskih mutacij.
Razlogi za stik z genetiko med nosečnostjo lahko vključujejo:
- Ženska je starejša od 35 let.
- Dedne bolezni pri starših.
- Tesna poroka.
- Jemanje zdravil, ki so med nosečnostjo prepovedana;
- Drugo
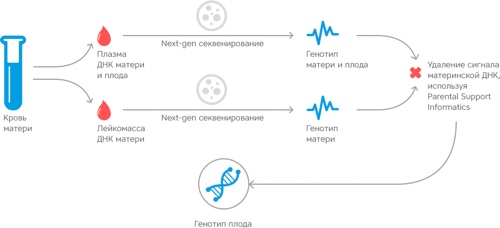
Kako resnična je analiza?
Govori le o verjetnosti genetskih patologij. Če so rezultati pozitivni, je treba izvesti dodatne teste, ki lahko kromosomsko patologijo potrdijo s točnostjo 90%, z napačnimi kazalniki pa do 5%. Naslednji triple presejalni test daje podobno natančnost. Če se rezultati razlikujejo, priključite ultrazvočni pregled.
Če so vrednosti krvnega testa za deformacijo ploda normalne in so nepravilnosti vidne na ultrazvoku, je treba takšen test znova izvesti, da bodo rezultati zanesljivi.
Če patologije ni bilo ugotovljeno z ultrazvokom, vendar je biokemija dala pozitivne podatke, je možno, da gre za iste 5 - 6% lažne pozitivne podatke. Vendar pa je treba v drugi bolnišnici opraviti ultrazvočni pregled.
Rezultati presejalnih pregledov kažejo na možno tveganje, vendar ne potrjujejo prisotnosti diagnoze. Če je tveganje za bolezni ploda veliko, se priporoča invazivna diagnoza. Takšni testi so predpisani zelo redko, ker obstaja veliko tveganje za splav.
Kaj storiti s patologijo
Dogaja se, da rezultati testov in vsi dodatni pregledi govorijo o prirojenih okvarah. V sklepih, ko govorijo o nepravilnostih ploda, ki niso združljive z življenjem, zdravniki priporočajo splav. Če govorimo o patologiji razvoja, vendar nič ne ogroža vašega življenja in otroka - se odločite za prepustitev ali prekinitev nosečnosti.
Dandanes se je medicina razvila do nerazumljivih višin, če ima otrok telesne nepravilnosti, ki jih je mogoče popraviti, bo otrok po porodu opravil operativni poseg, kar lahko popravi intrauterine napake v razvoju. Na žalost kromosomske mutacije ni mogoče ozdraviti.
Zelo pomembno je, da v tem primeru ne panikate in ne krivite sebe ali drugih. Vse tehtajte in se odločite, kaj je najbolje storiti v vašem primeru Zelo dobro je, če so v bližini bližnji ljudje, ki vas bodo podprli v tem težkem času.


